Pojem onychomykóza (huba nechtov na nohách a rukách) opisuje plesňovú infekciu nechtov spôsobenú dermatofytmi, nedermatofytickými plesňami alebo kvasinkami. Existujú štyri klinicky odlišné formy onychomykózy. Diagnóza je založená na vyšetrení pomocou CON, mikroskopie a histológie. Najčastejšie liečba zahŕňa systémovú a lokálnu terapiu, niekedy sa uchyľuje k chirurgickému odstráneniu.
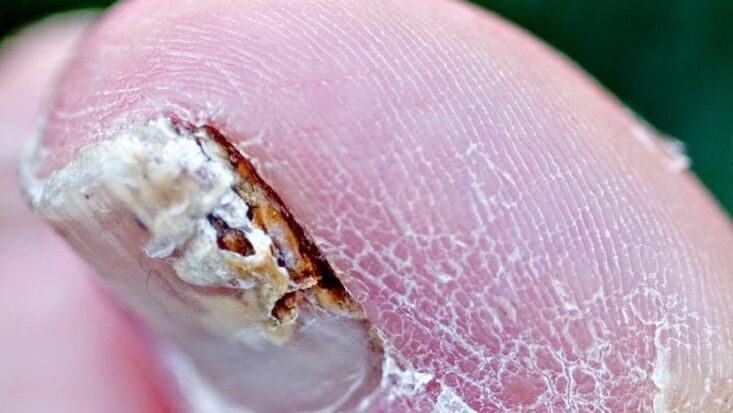
Faktory prispievajúce k plesniam nechtov
- Zvýšené potenie (hyperhidróza).
- Cievna nedostatočnosť. Porušenie štruktúry a tónu žíl, najmä žíl dolných končatín (typické pre onychomykózu nechtov na nohách).
- Vek. Výskyt ochorenia u ľudí stúpa s vekom. U 15-20% populácie sa patológia vyskytuje vo veku 40-60 rokov.
- Choroby vnútorných orgánov. Narušenie nervového, endokrinného (najčastejšie sa vyskytuje onychomykóza u ľudí s cukrovkou) alebo imunitného (imunosupresia, najmä infekcia HIV) systému.
- Veľká hmota nechtov, ktorá pozostáva z hrubej nechtovej platničky a obsahu pod ňou, môže spôsobiť nepohodlie pri nosení topánok.
- Traumatizácia. Konštantná trauma nechtu alebo zranenia a nedostatok správnej liečby.
Prevalencia ochorenia
Onychomykóza– najčastejšie ochorenie nechtov, ktoré je príčinou 50 % všetkých prípadov onychodystrofie (deštrukcia nechtovej platničky). Postihuje až 14 % populácie, pričom prevalencia ochorenia u starších ľudí aj celkový výskyt stúpa. Zvyšuje sa aj výskyt onychomykóz u detí a dospievajúcich, onychomykóza tvorí 20 % dermatofytových infekcií u detí.
Nárast prevalencie ochorenia môže súvisieť s nosením tesných topánok, nárastom počtu ľudí užívajúcich imunosupresívnu liečbu a zvýšeným využívaním verejných šatní.
Ochorenie nechtov zvyčajne začína tinea pedis pred rozšírením do nechtového lôžka, kde je eradikácia obtiažna. Táto oblasť slúži ako rezervoár pre lokálne recidívy alebo šírenie infekcie do iných oblastí. Až 40 % pacientov s onychomykózou na prstoch nôh má kombinované kožné infekcie, najčastejšie tinea pedis (asi 30 %).
Pôvodca onychomykózy
Vo väčšine prípadov je onychomykóza spôsobená dermatofytmi, pričom T. rubrum a T. interdigitale sú pôvodcami infekcie v 90 % všetkých prípadov. T. tonsurans a E. floccosum boli tiež zdokumentované ako etiologické agens.
Kvasinky a nedermatofytné plesňové organizmy ako Acremonium, Aspergillus, Fusarium, Scopulariopsis brevicaulis a Scytalidium sú zdrojom onychomykózy prstov na nohách v približne 10 % prípadov. Je zaujímavé poznamenať, že druhy Candida sú pôvodcami v 30% prípadov onychomykózy prstov, zatiaľ čo nedermatofytické plesne sa v postihnutých nechtoch nenachádzajú.
Patogenéza
Dermatofyty majú široké spektrum enzýmov, ktoré pôsobia ako faktory virulencie a zabezpečujú priľnavosť patogénu k nechtom. Prvým štádiom infekcie je adhézia ku keratínu. V dôsledku ďalšieho rozkladu keratínu a kaskádového uvoľňovania mediátorov vzniká zápalová reakcia.

Štádiá patogenézy plesňovej infekcie sú nasledovné.
Priľnavosť
Huby prekonajú niekoľko obranných línií hostiteľa, kým hýfy začnú prežívať v keratinizovaných tkanivách. Prvým je úspešné priľnutie artrokonídií na povrch keratinizovaných tkanív. Včasné nešpecifické línie obrany hostiteľa zahŕňajú mastné kyseliny v kožnom maze, ako aj konkurenčnú bakteriálnu kolonizáciu.
Niekoľko nedávnych štúdií skúmalo molekulárne mechanizmy zapojené do adhézie artrokonídií na keratinizované povrchy. Ukázalo sa, že dermatofyty selektívne využívajú svoje proteolytické rezervy počas adhézie a invázie. Nejaký čas po tom, ako došlo k adhézii, spóry vyklíčia a prejdú do ďalšej fázy - invázie.
Invázia
Traumatizácia a macerácia sú priaznivým prostredím pre prenikanie plesní. Invázia klíčiacich prvkov huby končí uvoľnením rôznych proteáz a lipáz, vo všeobecnosti rôznych produktov, ktoré slúžia ako živiny pre huby.
Reakcia majiteľa
Huby čelia v hostiteľovi viacerým ochranným bariéram, ako sú mediátory zápalu, mastné kyseliny a bunková imunita. Prvou a najdôležitejšou bariérou sú keratinocyty, s ktorými sa stretávajú napadajúce hubové elementy. Úloha keratinocytov: proliferácia (na zlepšenie deskvamácie rohovinových šupín), sekrécia antimikrobiálnych peptidov, protizápalové cytokíny. Len čo huba prenikne hlbšie, aktivuje sa stále viac nových nešpecifických mechanizmov ochrany.
Závažnosť zápalovej reakcie hostiteľa závisí od imunitného stavu, ako aj od prirodzeného prostredia dermatofytov zapojených do invázie. Ďalšou úrovňou obrany je hypersenzitívna reakcia oneskoreného typu, ktorá je spôsobená bunkami sprostredkovanou imunitou.
Zápalová odpoveď spojená s touto hypersenzitivitou je spojená s klinickou deštrukciou, zatiaľ čo defekt bunkami sprostredkovanej imunity môže viesť k chronickej a recidivujúcej hubovej infekcii.
Napriek epidemiologickým pozorovaniam naznačujúcim genetickú predispozíciu k hubovej infekcii neexistujú žiadne molekulárne dokázané štúdie.
Klinický obraz a príznaky poškodenia nechtov na nohách a rukách
Existujú štyri charakteristické klinické formy infekcie. Tieto formy môžu byť izolované alebo zahŕňajú niekoľko klinických foriem.
Distálna-laterálna subunguálna onychomykóza
Je to najbežnejšia forma onychomykózy a môže byť spôsobená ktorýmkoľvek z patogénov uvedených vyššie. Začína inváziou patogénu do stratum corneum hyponychia a distálneho nechtového lôžka, čo vedie k belavému alebo hnedožltému zakaleniu distálneho konca nechta. Infekcia sa potom šíri proximálne hore nechtovým lôžkom do ventrálnej časti nechtovej platničky.
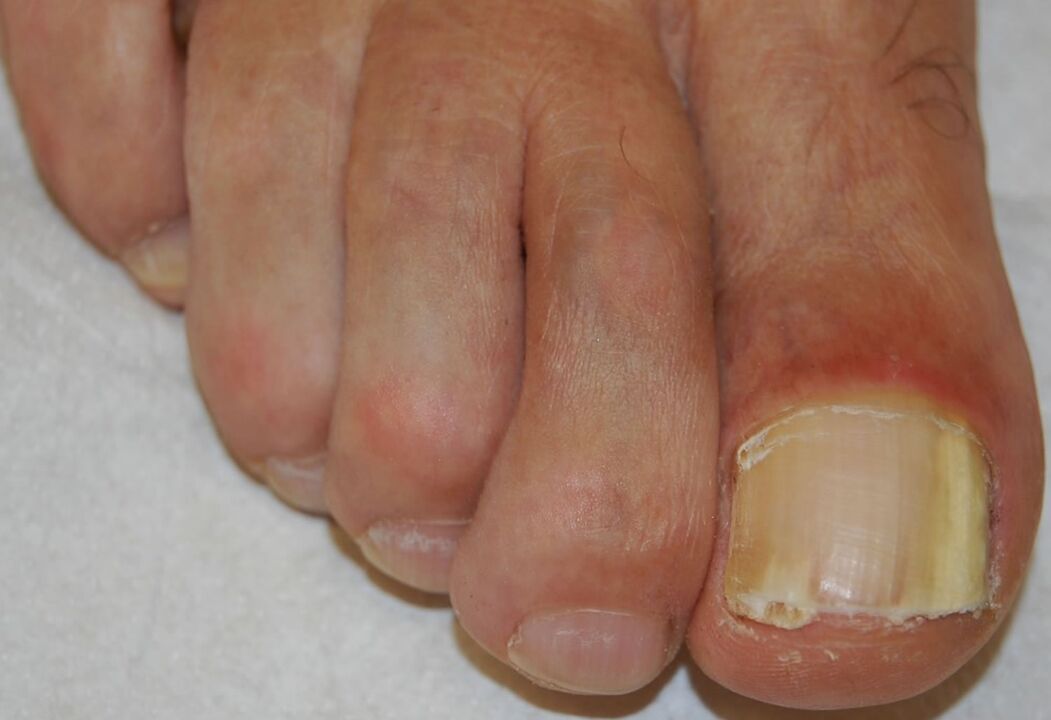
Hyperproliferácia alebo porucha diferenciácie v nechtovom lôžku v dôsledku reakcie na infekciu spôsobuje subungválnu hyperkeratózu, zatiaľ čo progresívna invázia nechtovej platničky vedie k zvýšenej dystrofii nechtov.
Proximálna subungválna onychomykóza
Vyskytuje sa v dôsledku infekcie proximálneho nechtového záhybu, najmä organizmami T. rubrum a T. megninii. Klinika: zakalenie proximálnej časti nechtu s bielym alebo béžovým odtieňom. Toto zakalenie sa postupne zvyšuje a zahŕňa celý necht, čo nakoniec vedie k leukonychii, proximálnej onycholýze a/alebo deštrukcii celého nechtu.
Pacienti s proximálnou subunguálnou onychomykózou by mali byť vyšetrení na infekciu HIV, pretože táto forma sa považuje za marker tohto ochorenia.
Biela povrchová onychomykóza
Vyskytuje sa v dôsledku priamej invázie dorzálnej nechtovej platničky a javí sa ako biele alebo matne žlté, dobre ohraničené škvrny na povrchu nechtu. Patogény sú zvyčajne T. interdigitale a T. mentargophytes, hoci nedermatofytné plesne, ako sú Aspergillus, Fusarium a Scopulariopsis, sú tiež známymi patogénmi tejto formy. Druhy Candida môžu napadnúť hyponychium epitelu a nakoniec infikovať necht po celej hrúbke nechtovej platničky.
Kandidálna onychomykóza
Poškodenie nechtovej platničky spôsobené Candida albicans sa pozoruje výlučne pri chronickej mukokutánnej kandidóze (zriedkavé ochorenie). Zvyčajne sú postihnuté všetky nechty. Doska na nechty sa zahusťuje a získava rôzne odtiene žltohnedej farby.
Diagnóza onychomykózy
Aj keď onychomykóza predstavuje 50 % prípadov dystrofie nechtov, pred začatím liečby toxickými systémovými antimykotikami je vhodné získať laboratórne potvrdenie diagnózy.
Štúdium subungválnych hmôt pomocou KOH, kultúrna analýza materiálu nechtovej platničky a subungválnych hmôt na Sabouraudovom dextrózovom agare (s antimikrobiálnymi prísadami a bez nich) a farbenie nechtových odrezkov metódou PAS sú najinformatívnejšie metódy.
Študujte s CON
Je to štandardný test na podozrenie na onychomykózu. Pomerne často však dáva negatívny výsledok aj pri vysokom indexe klinického podozrenia a kultúrna analýza nechtového materiálu, v ktorom sa počas štúdie s CON našli hýfy, je často negatívna.
Najspoľahlivejším spôsobom, ako minimalizovať falošne negatívne výsledky v dôsledku chýb pri odbere vzoriek, je zväčšiť veľkosť vzorky a zopakovať odber vzoriek.
Kultúrna analýza
Tento laboratórny test určuje typ huby a určuje prítomnosť dermatofytov (organizmov, ktoré reagujú na antifungálne lieky).
Na rozlíšenie patogénov od kontaminantov sa ponúkajú tieto odporúčania:
- ak je dermatofyt izolovaný v kultúre, považuje sa za patogén;
- Nedermatofytické plesňové alebo kvasinkové organizmy izolované v kultúre sú relevantné iba vtedy, ak sa hýfy, spóry alebo kvasinkové bunky pozorujú pod mikroskopom a pozoruje sa opakujúci sa aktívny rast nedermatofytického patogénu plesní bez izolácie.
Kultivačná analýza, PAS, je najcitlivejšia metóda farbenia odrezkov nechtov a nevyžaduje niekoľko týždňov čakania na výsledky.
Patohistologické vyšetrenie
Pri patohistologickom vyšetrení sa hýfy nachádzajú medzi vrstvami nechtovej platničky, rovnobežne s povrchom. V epidermis možno pozorovať spongiózu a fokálnu parakeratózu, ako aj zápalovú reakciu.
Pri povrchovej bielej onychomykóze sa mikroorganizmy nachádzajú povrchovo na zadnej strane nechtu a vykazujú vzor svojich jedinečných „perforujúcich orgánov" a modifikovaných hyfálnych prvkov nazývaných „ohryzené listy". Pri kandidálnej onychomykóze sa pozoruje invázia pseudohyf. Histologické vyšetrenie onychomykózy sa vyskytuje so špeciálnymi farbivami.
Diferenciálna diagnostika onychomykózy
| Pravdepodobne | Niekedy pravdepodobné | Zriedkavo nájdené |
|---|---|---|
|
|
Melanóm |
Metódy liečby plesní nechtov
Liečba plesní nechtov závisí od závažnosti lézie nechtov, prítomnosti súvisiacej tinea pedis a účinnosti a potenciálnych vedľajších účinkov liečebného režimu. Ak je postihnutie nechtov minimálne, lokalizovaná terapia je racionálnym rozhodnutím. V kombinácii s dermatofytózou nôh, najmä na pozadí diabetes mellitus, je nevyhnutné predpísať terapiu.
Lokálne antifungálne lieky
U pacientov s postihnutím distálneho nechtu alebo kontraindikáciami pre systémovú liečbu sa odporúča lokálna liečba. Musíme však pamätať na to, že iba lokálna terapia antifungálnymi látkami nie je dostatočne účinná.
Stále väčšiu obľubu si získava lak zo skupiny oxypyridón, ktorý sa aplikuje denne po dobu 49 týždňov, mykologické vyliečenie sa dosiahne asi u 40 % pacientov a čistenie nechtov (klinické vyliečenie) u 5 % miernych alebo stredne ťažkých onychomykóz spôsobených dermatofytmi. .
Napriek oveľa nižšej účinnosti v porovnaní so systémovými antimykotikami sa lokálnym použitím lieku vyhýba riziku liekových interakcií.
Ďalší liek, špeciálne vyvinutý vo forme laku na nechty, sa používa 2 krát týždenne. Je zástupcom novej triedy antimykotík, morfolínových derivátov, účinných proti kvasinkám, dermatofytom a plesniam, ktoré spôsobujú onychomykózu.
Tento produkt môže mať vyššiu mieru mykologického vytvrdzovania v porovnaní s predchádzajúcim lakom; na stanovenie štatisticky významného rozdielu sú však potrebné kontrolované štúdie.
Antifungálne lieky na perorálne podanie
Systémové antifungálne liečivo je potrebné v prípadoch onychomykózy postihujúcej oblasť matrice, alebo ak sa požaduje kratší priebeh liečby alebo vyššia šanca na vymiznutie a vyliečenie. Pri výbere antimykotika treba najskôr brať do úvahy etiológiu patogénu, potenciálne vedľajšie účinky a riziko liekových interakcií u každého jednotlivého pacienta.
Menej účinný proti Scopulariopsis je liek zo skupiny alylamínov, ktorý má fungistatický a fungicídny účinok proti dermatofytom, Aspergillus. Produkt sa neodporúča na kandidálnu onychomykózu, pretože vykazuje premenlivú účinnosť proti druhom Candida.
Štandardná dávka 6 týždňov je účinná pre väčšinu injekcií do nechtov na nohe, zatiaľ čo na injekcie do nechtov na nohe je potrebných minimálne 12 týždňov. Väčšina vedľajších účinkov súvisí s problémami tráviaceho systému, vrátane hnačky, nevoľnosti, zmien chuti a zvýšených pečeňových enzýmov.
Údaje naznačujú, že 3-mesačný kontinuálny dávkovací režim je v súčasnosti najúčinnejšou systémovou liečbou onychomykózy nechtov na nohách. Miera klinického vyliečenia v rôznych štúdiách je približne 50 %, hoci miera liečby je vyššia u pacientov starších ako 65 rokov.
Liečivo zo skupiny azolov, ktoré má fungistatický účinok proti dermatofytom, ako aj nedermatofytným plesniam a kvasinkovým organizmom. Bezpečné a účinné režimy zahŕňajú denné pulzné dávkovanie počas jedného týždňa za mesiac alebo nepretržité denné dávkovanie, pričom oba tieto režimy vyžadujú dva mesiace alebo dva cykly terapie nechtov na rukách a najmenej tri mesiace alebo tri pulzy terapie lézií nechtov na nohách.
U detí sa liek dávkuje individuálne v závislosti od hmotnosti. Hoci má liek širšie spektrum účinku ako jeho predchodca, štúdie preukázali výrazne nižšiu mieru vyliečenia a vyššiu mieru relapsov.
Zvýšené hladiny pečeňových enzýmov sa počas liečby vyskytujú u menej ako 0, 5 % pacientov a vrátia sa do normálu do 12 týždňov po ukončení liečby.
Liečivo, ktoré pôsobí fungistaticky proti dermatofytom, niektorým nedermatofytickým plesniam a druhom Candida. Tento liek sa zvyčajne užíva raz týždenne počas 3 až 12 mesiacov.
Neexistujú jasné kritériá na laboratórne monitorovanie pacientov užívajúcich vyššie uvedené lieky. Pred liečbou a 6 týždňov po začatí liečby má zmysel urobiť si kompletný krvný obraz a testy funkcie pečene.
Liek zo skupiny grisan sa už nepovažuje za štandardnú terapiu onychomykózy kvôli dlhému priebehu liečby, potenciálnym vedľajším účinkom, liekovým interakciám a relatívne nízkej miere vyliečenia.
Režimy kombinovanej terapie môžu viesť k vyššiemu klírensu ako samotná systémová alebo lokálna terapia. Požitie alylamínového lieku v kombinácii s aplikáciou morfolínového laku vedie ku klinickému vyliečeniu a negatívnemu výsledku mykologického testu u približne 60 % pacientov v porovnaní so 45 % pacientov, ktorí dostávali len systémové alylamínové antimykotikum. Iná štúdia však nepreukázala žiadny ďalší prínos pri kombinácii systémového alylamínového činidla s roztokom oxypyridónového liečiva.
Iné drogy
Fungicídna aktivita preukázaná in vitro pre tymol, gáfor, mentol a olej z Eucalyptus citriodora naznačuje potenciál pre ďalšie terapeutické stratégie pri liečbe onychomykózy. Alkoholový roztok tymolu sa môže použiť vo forme kvapiek na nechtovú platničku a hyponychiu. Použitie lokálnych prípravkov s tymolom na nechty vedie v ojedinelých prípadoch k vyliečeniu.
Chirurgia
Konečné možnosti liečby pre prípady rezistentné na liečbu zahŕňajú chirurgické odstránenie nechtu pomocou močoviny. Na odstránenie väčšieho množstva drobiacej sa hmoty z postihnutého nechtu sa používajú špeciálne kliešte.
Mnohí lekári sa domnievajú, že hlavnou a prvou metódou liečby plesní nechtov je mechanické odstránenie nechtu. Najčastejšie sa odporúča chirurgické odstránenie postihnutého nechtu, menej často odstránenie pomocou keratolytických náplastí.
Tradičné metódy v boji proti plesniam nechtov
Napriek veľkému počtu rôznych ľudových receptov na odstránenie plesní nechtov dermatológovia neodporúčajú zvoliť si túto možnosť liečby a začať s „domácou diagnózou". Je rozumnejšie začať terapiu lokálnymi liekmi, ktoré prešli klinickými skúškami a preukázali svoju účinnosť.
Priebeh a prognóza
Zlé prognostické príznaky sú bolesť, ktorá sa objavuje v dôsledku zhrubnutia nechtovej platničky, pridania sekundárnej bakteriálnej infekcie a diabetes mellitus. Najvýhodnejším spôsobom, ako znížiť pravdepodobnosť relapsu, je kombinácia liečebných metód. Terapia onychomykózy je dlhá cesta, ktorá nie vždy vedie k úplnému uzdraveniu. Netreba však zabúdať, že efekt systémovej terapie je až 80%.
Prevencia
Prevencia zahŕňamnožstvo podujatí, vďaka čomu môžete výrazne znížiť percento infekcie onychomykózou a znížiť pravdepodobnosť relapsu.
- Dezinfekcia osobných a verejných vecí.
- Systematická dezinfekcia obuvi.
- Ošetrenie nôh, rúk, záhybov (za priaznivých podmienok - obľúbená lokalizácia) lokálnymi antimykotikami s odporúčaniami dermatológa.
- Ak sa potvrdí diagnóza onychomykózy, je potrebné navštíviť lekára na sledovanie každých 6 týždňov a po ukončení systémovej liečby.
- Ak je to možné, pri každej návšteve lekára by ste mali dezinfikovať nechtové platničky.
Záver
Onychomykóza (huba nechtov na rukách a nohách) je infekcia spôsobená rôznymi hubami. Toto ochorenie postihuje nechtovú platničku na rukách alebo nohách. Pri stanovení diagnózy preskúmajte celú kožu a nechty a vylúčte aj iné ochorenia, ktoré napodobňujú onychomykózu. Ak existujú pochybnosti o diagnóze, musí sa potvrdiť buď kultiváciou (najlepšie) alebo histologickým vyšetrením odrezkov nechtov s následným farbením.
Terapia zahŕňa chirurgické odstránenie, lokálne a celkové lieky. Liečba onychomykózy je dlhý proces, ktorý môže trvať niekoľko rokov, takže by ste nemali očakávať zotavenie „z jednej pilulky". Ak máte podozrenie na pleseň nechtov, poraďte sa s odborníkom, aby ste potvrdili diagnózu a predpísali individuálny liečebný plán.






















